O termo quistos renais engloba um conjunto heterogéneo de lesões com características clínicas e imagiológicas variadas, mas, que partilham um aspecto histológico semelhante que consiste em uma ou mais cavidades rodeadas por epitélio cúbico ou plano e preenchidas por líquido.
A maioria dos quistos são achados imagiológicos confinados a este orgão que requerem apenas vigilância, sendo apelidados de quistos simples. As outras lesões renais císticas, estão frequentemente associadas a malformações e a alterações da função renal, constituindo um grupo distinto que se pode dividir em doenças genéticas e doenças adquiridas.
- QUISTOS RENAIS SIMPLES (Bosniak I)
Os quistos renais simples são os mais frequentes. Têm carácter benigno e um excelente prognóstico. Habitualmente localizam-se no córtex renal (a localização medular é mais rara) e não comunicam com o nefrónio. As dimensões podem variar desde menos de 1 cm até mais de 10 cm. Podem ser únicos, ou múltiplos (uni ou bilaterais); com o avançar da idade tendem a aumentar, mais em número do que em tamanho. A parede é fina e translúcida, sendo composta por uma camada de células epiteliais cubóides ou planas. O seu interior é preenchido por líquido seroso, amarelo claro. A presença de espessamentos da parede ou calcificações, pode ser secundária a infecção ou hemorragia dos quistos.
Na maioria dos casos os quistos renais simples são assintomáticos, sendo o seu diagnóstico acidental. Os quistos muito volumosos podem ser responsáveis por dor abdominal e massa palpável no abdómen, podendo até provocar cólica renal por compressão do sistema excretor (menos de5% dos caos). Uma dor aguda ou sub-aguda, deverá levantar a suspeita de ruptura, hemorragia ou infecção: quistos renais complicados.
 |
| Imagem esquemática do Rim |
 |
| Quistos Simples |
 |
| Mega Quisto Simples |
- Diagnóstico por TC:
Os critérios tomodensitométricos para classificar uma lesão quística como quisto renal simples são sensivelmente idênticos aos critérios ecográficos. Os quistos devem ter:
- Forma redonda ou ovóide.
- Conteúdo homogéneo e com densidade semelhante à da água (-10 a +20 unidades de Hounsfield).
- Contornos finos, regulares e bem definidos.
- Não ter reforço após injecção de contraste (tanto do conteúdo como da parede).
 |
| Quisto Renal Simples no Rim Drt. |
Quando estas quatro características estão presentes, o diagnóstico de quisto renal simples tem praticamente 100% de fiabilidade. Se algum destes critérios estiver ausente ou existirem:
- Septos,
- Calcificações,
- Espessamento da parede,
- Conteúdo heterogéneo,
- Captação de contraste.
estamos perante um quisto renal atípico. Estes quistos atípicos, poderão corresponder a quistos renais complicados (hemorrágicos, infectados ou calcificados) ou lesões neoplásicas.
A classificação de Bosniak é actualmente largamente usada para orientação terapêutica das lesões quísticas renais. Como foi referido em cima, os quistos renais tipo I de Bosniak correspondem a lesões com cerca de 100% de probabilidade de corresponder a quistos simples.
Os quistos tipo II de Bosniak, correspondem a quistos considerados benignos mas, com caracteristicas atípicas mínimas:
- Alguns septos finos e em número inferior a três,
- Calcificações finas da parede,
- Sem reforço da parede ou dos septos após injecção de contraste (< 10 UH),
- Quistos hiperdensos (> 50 UH) mas com menos de 3 cm de diâmetro.
Este último aspecto merece especial cuidado porque existem, embora raras, neoplasias renais pequenas e hiperdensas que podem ser confundidas com este tipo de quistos.
Os quistos tipo IIF (follow-up) de Bosniak, descrevem um grupo de lesões com caracteristicas atípicas significativas, de carácter benigno questionável e que necessitam de vigilância. Estas lesões caracterizam- se por:
Os quistos tipo IIF (follow-up) de Bosniak, descrevem um grupo de lesões com caracteristicas atípicas significativas, de carácter benigno questionável e que necessitam de vigilância. Estas lesões caracterizam- se por:
- Apresentarem mais de 3 septos,
- Calcificações nodulares e espessadas,
- Serem hiperdensas (> 50 UH) e com mais de 3 cm de diâmetro.
Os quistos tipo III de Bosniak, agrupam as lesões suspeitas de malignidade em que a abordagem cirúrgica deve ser ponderada. Apresentam:
- Calcificações grosseiras e/ou irregulares,
- Parede espessada,
- Limites irregulares,
- Septos numerosos e/ou espessados,
- Reforço da parede ou dos septos pós contraste,
- Conteúdo hiperdenso ( > 20 UH).
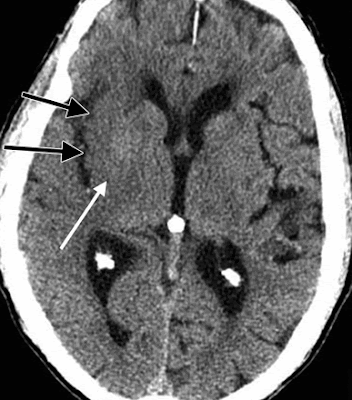
 |
| Setas curtas: Parede espessada. Seta longa: Classificação grosseira. |
Os quistos tipo IV de Bosniak constituem lesões claramente neoplásicas (na maioria das vezes são carcinomas) que requerem exploração cirúrgica. Estes apresentam:
- Parede espessada e irregular,
- Vegetações ou nódulos murais,
- Reforço da parede ou das vegetações após contraste.
 |
| Seta curta: Nódulo mural. Seta longa: Captação de contraste na parede. |
Apesar da grande utilidade e vasta utilização desta classificação, a verdade é que os nossos problemas não estão completamente solucionados: ainda existem lesões na "zona cinzenta". A opção pela cirurgia nos quistos tipo IIF e III não é linear, no entanto, certos autores registaram até cerca de 80% de lesões malignas em quistos tipo IIF e incidências de 30 a 100% em quistos tipo III. Também decorreram estudos para avaliar a variabilidade inter-observador na interpretação das TC‘s e verificou-se que a maior variabilidade se registava precisamente nestes dois tipos de lesões. Daí que alguns autores defendam uma atitude mais agressiva (cirurgia) nestas lesões intermédias, pelo risco de se estar a protelar o tratamento de neoplasias.
Fonte: Acta Urologica 2009, 26; 3: 39-47